Лікування пародонтозу
ЧИМ ВІДРІЗНЯЄТЬСЯ ПАРОДОНТИТ ВІД ПАРОДОНТОЗУ?
ЩО ТАКЕ ПАРОДОНТИТ?
Пародонтит – це запалення ясен і опорних структур зубів. Одне з найпоширеніших захворювань людини.
Пародонтит викликаний бактеріями, що відомі як пародонтальні бактерії. Хоча ці бактерії природним чином присутні у роті, шкідливі вони тільки в тих випадках, коли їх кількість різко зростає. Це відбувається, коли шар бактерій і залишків їжі, тобто зубний наліт, накопичується і залишається на зубах, зазвичай важкодоступних місцях, наприклад, між зубами.
Також існують бактерії, що мають здатність розмножуватись, виробляючи шкідливі побічні продукти, що стимулюють захисну запальну реакцію організму в яснах. В міру прогресування захворювання хронічне запалення призводить до руйнування кістки щелепи і втрати зубів.
У багатьох людей це поступовий процес, який відбувається впродовж багатьох років і, якщо його вчасно виявити і лікувати, то пародонтит можна зупинити.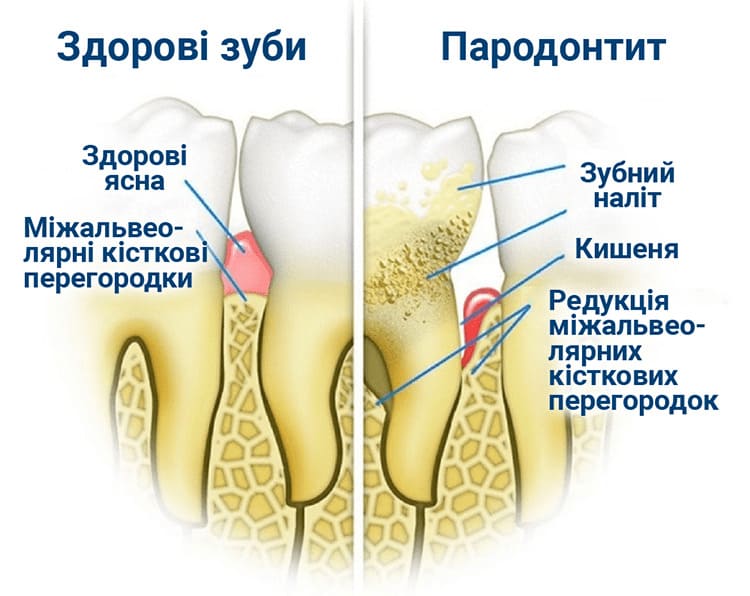
СИМПТОМИ ПАРОДОНТИТУ
• неприємний запах з рота;
• зміна положення зубів в щелепах;
• подовження зубів (рецесія ясен);
• біль.
Кровотеча з ясен може бути менш помітна у тих, хто палить через вплив нікотину на кровоносні судини, і тому процес захворювання може бути замаскований.
ЯКІ ПРИЧИНИ ВИНИКНЕННЯ ПАРОДОНТИТУ?
Здоровий рот заселяють 700 різноманітних видів бактерій, більшість з яких абсолютно не шкідливі і живуть в гармонії з хазяїном. Однак коли чистка зубів недостатньо ретельна, бактеріальні відкладення накопичуються, утворюючи зубний наліт, і умови стають сприятливими для процвітання більш небезпечних бактерій.
У всіх випадках пародонтит викликаний накопиченням бактерій.
Якщо м’який бактеріальний наліт не видаляється щіткою, з часом в ньому осідають мінерали, і він стає твердим на зубі і називається зубним каменем. Наявність зубного каменю сприяє росту бактеріальної бляшки у напрямку коренів зуба. В міру прогресування запалення прикріплення ясен до кореня порушується і між ними утворюється проміжок або пародонтальна кишеня. Ця кишеня – ідеальне місце для колонізації шкідливих бактерій і їх розмноження, що сприяє розвитку процесу захворювання. В своєму новому середовищі існування бактерії виділяють токсини як продукти свого метаболізму, які додатково запускають захисні механізми організму.
ЯКІ НАСЛІДКИ ЗАХВОРЮВАНЬ ПАРОДОНТУ?
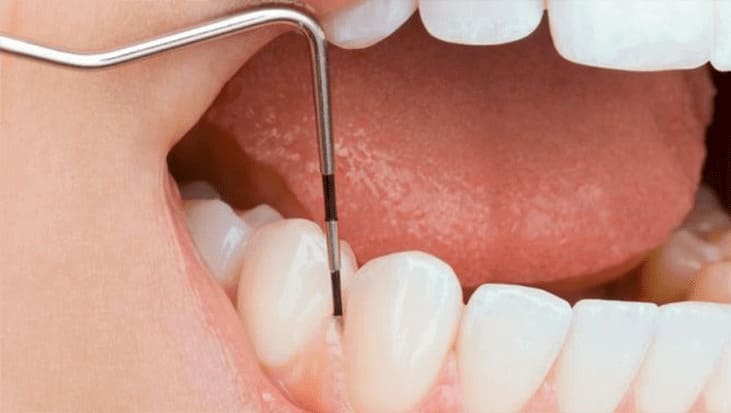
Пародонтит є основною причиною втрати зубів.
Якщо розвиток запалення пародонта не припиняється, опорні структури зубів, включно з кісткою, що їх оточує, руйнуються. Зуби з часом слабшають і випадають, або потребують видалення. Також можуть з’являтись болісні абсцеси і видовження зубів з оголенням коренів в результаті рецесії ясен.
УСКЛАДНЕННЯ
- Остеомієліт кісток щелепно-лицьового апарату;
- Виразково-ерозивний гінгівіт;
- Періодонтит, періостит;
- Альвеолярна піорея – гноєтеча з лунок щелепи;
- Ретроградний пульпіт;
- Генералізований карієс;
- Лімфаденіт.
Ускладнення можливі і зі сторони органів ШКТ. Бактерії проникають у шлунок зі слиною. Відокремлюваний гній може проникати в різні органи і системи з рухом крові. За результатами дослідів, було достеменно підтверджено, що якщо справа дійшла до випадіння зубів від пародонтиту, то патологічний процес вже встиг завдати незворотної шкоди організму. Пародонтит викликає ускладнення не тільки зі сторони зубощелепної системи, але і завдає наслідків, що загрожують життю.
Неліковане захворювання пародонту може впливати на загальний стан здоров’я, наприклад, це створює великий ризик ускладнень під час вагітності (прееклампсія, передчасні пологи і низька вага при народженні), а також підвищений ризик серцево-судинних захворювань і діабету.ЯКІ ФАКТОРИ РИЗИКУ РОЗВИТКУ ПАРОДОНТИТУ?
ЯК ЛІКУЄТЬСЯ ПАРОДОНТИТ?
• неодимовий лазер. Лазерна терапія пародонта нетравматична і безболісна, відрізняється високим знезаражувальним і біостимулювальним результатом;
• ін’єкційні методи лікування плазмою, виготовленою з Вашої крові.
ТАКТИКА ЛІКУВАННЯ
- Професійну чистку емалі ультразвуковим скелером;
- Лікування карієсу, видалення коренів зруйнованих зубів;
- Видалення зубів, що не підлягають лікуванню;
- Шинування – укріплення структури коренів спеціальними кріпильними елементами;
- Ін’єкційне введення гіалуронової кислоти;
- Медикаментозну терапію: гормональні, протизапальні, регенераційні, знеболювальні, кровоспинні засоби та антибіотики.
Обов’язково призначають вітамінно-мінеральні комплекси. При виявленні істинної причини медикаментозна терапія націлена на попередження рецидиву і подальшого розвитку патології.
Антибіотикотерапія впливає на весь організм, попереджує розвиток віддалених інфекційних осередків, абсцес, сепсис, остеомієліт та інші гнійні процеси. Антибіотики широкого спектру дії активні у відношенні багатьох грампозитивних і грамнегативних бактерій.
Разом з антибіотиками показана місцева терапія: полоскання ротової порожнини хлоргексидином на водяній основі, фурациліном, йодинолом, мазі та гелі з антисептичною і регенерувальною діями.
Ін’єкційне лікування
- Біогенні стимулятори;
- Гіалуронова кислота;
- Екстракт алое;
- Нікотинова кислота і вітаміни групи C;
- Метилурацил;
- Антибіотики;
- Рибонуклеаза;
- Власна плазма крові та інше.

Важливо розуміти, що лікування пародонтиту є комплексним. Пацієнти потребують не тільки медикаментозного лікування, але й фізіотерапії. Останній метод посилює дію консервативної терапії і містить наступні заходи:
Дарсонвалізація. Процедура передбачає дію змінного струму різної частоти. Дарсонвалізація стимулює кровопостачання, усуває біль, зменшує чутливість ротової порожнини. Загальний курс лікування – 30 процедур по 10-15 хвилин.
Лазерна терапія. Усуває інфекційно-запальний процес, регенерує тканини пародонту, знімає набряк, свербіж, стимулює кровообіг і лімфоток.
Вакуумне лікування. Використання вакууму попереджує атрофічні процеси, посилює кровообіг і лімфоток, надає механічну скорочувальну дію на м’язові структури. Основна мета вакуумної терапії полягає в стимуляції капілярів пародонту.
Відмінний ефект має електрофорез з різними лікарськими препаратами, масаж ясен (ручний або апаратний). Правильний масаж посилює ток крові, прискорює загоєння, стимулює нормальний лімфоток.ПОВТОРНА ОЦІНКА

